■ 試験デザイン
The resultant algorithm was validated in January and February 2016 using 2 separate data sets, both graded by at least 7 US board-certified ophthalmologists with high intragrader consistency.
TPECOに(無理やり)分けると下記のようになります
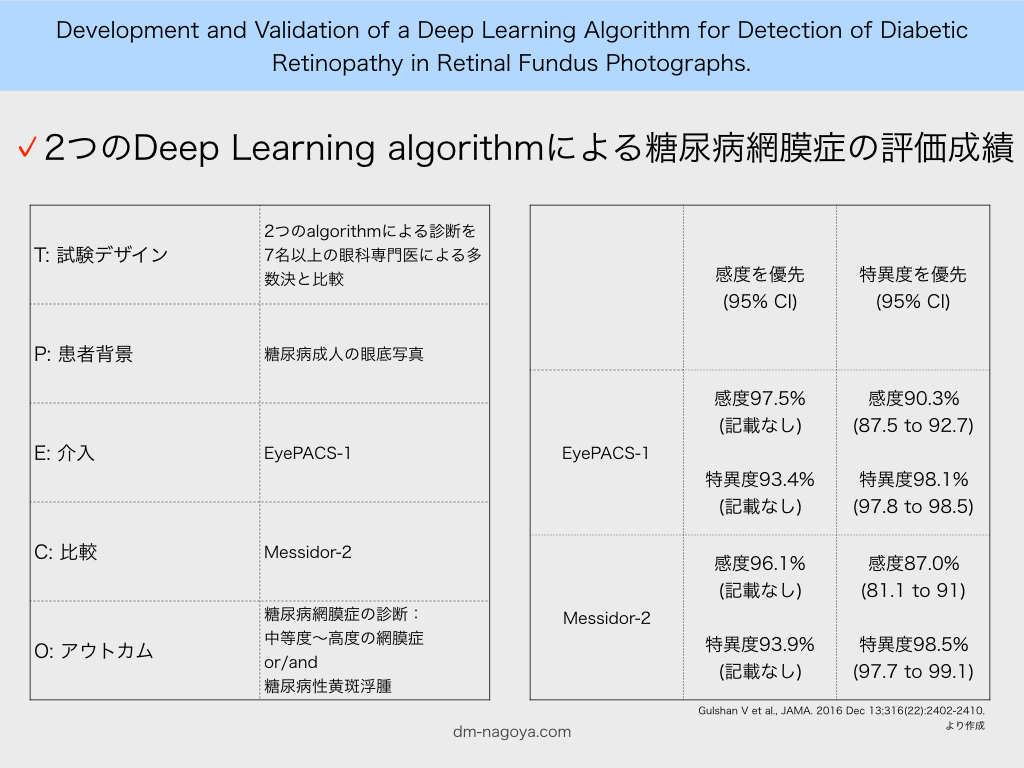
T 2つのalgorithmによる診断を7名以上の眼科専門医による多数決と比較
P 糖尿病成人の眼底写真
E EyePACS-1
C Messidor-2
*ゴールド検査は7名以上の眼科専門医による多数決
O 右記糖尿病網膜症の診断: 中等度〜高度の網膜症 or/and 糖尿病性黄斑浮腫
それぞれ感度優先した場合と、特異度を優先した場合の2ポイントで評価
■ 結果
Using the first operating cut point with high specificity, for EyePACS-1, the sensitivity was 90.3% (95% CI, 87.5%-92.7%) and the specificity was 98.1% (95% CI, 97.8%-98.5%). For Messidor-2, the sensitivity was 87.0% (95% CI, 81.1%-91.0%) and the specificity was 98.5% (95% CI, 97.7%-99.1%). Using a second operating point with high sensitivity in the development set, for EyePACS-1 the sensitivity was 97.5% and specificity was 93.4% and for Messidor-2 the sensitivity was 96.1% and specificity was 93.9%.
特異度を優先した場合
EyePACS-1 :感度90.3%(95% CI, 87.5 to 92.7) 特異度98.1%(95% CI, 97.8 to 98.5)
Messidor-2 :感度87.0%(95% CI, 81.1 to 91) 特異度98.5%(95% CI, 97.7 to 99.1)
感度を優先した場合
EyePACS-1 :感度97.5%(95% CI, 記載なし) 特異度93.4%(95% CI, 記載なし)
Messidor-2 :感度96.1%(95% CI, 記載なし) 特異度93.9%(95% CI, 記載なし)
素晴らしい結果ですね。
糖尿病専門医として、外来では患者さんに定期的な眼科受診の必要性を説明し、
受診することを勧めているのですが、なかなか受診されずにいる方々がいます。
このような眼底写真からDeep Learningによる診断補助があれば、
眼科受診が必要な患者さんの選別も可能ですし、受診の必要性も理解していただけるのではないかと思います。
一つだけ注意しなければいけないことがあります。
通常の無散瞳カメラで観察できる網膜の範囲は狭いということです。
広角の無散瞳カメラであるOptos社製Daytonaであれば、80%以上の網膜領域を観察することが可能なのですが、1300~1500万と高額であるため、眼科以外での普及はしていなさそうです。
今の現状を鑑みると、通常の眼底カメラでは観察範囲外に網膜症が存在している場合もあるので、眼科受診はまだ必要と考えます。どうしても眼科未受診が続いている方にはbestではないもののbetterとしての選択肢という使い方がよさそうです。
なお本論文のAbstractからは眼底カメラのメーカーは確認できませんでした。
■ 参照文献
Gulshan V et al., JAMA. 2016 Dec 13;316(22):2402-2410. PMID: 27898976